ХРОНИЧЕСКИЙ ДЕФОЛТ В РОССИЙСКОМ ЗДРАВООХРАНЕНИИ И УРОВЕНЬ МЕДИЦИНСКОЙ ПОМОЩИ ГРАЖДАНАМ
0Показано, что не ресурсный «голод», а отсутствие теоретически обоснованного вектора развития здравоохранения в стратегической перспективе является причиной затянувшегося системного кризиса в отрасли. Статья Г.А. Комарова в журнале "Главный врач: хозяйство и право", №3/2010, стр. 23-26
Г.А. Комаров, Заведующий кафедрой управления государственным и муниципальным здравоохранением Московской академии государственного и муниципального управления, Заслуженный врач Российской Федерации д.м.н., профессор, член-корр. РАЕН, член Экспертного совета Общественной палаты Российской Федерации
Классическое экономическое определение термина «дефолт», а также устоявшееся представление об этом явлении после суверенного дефолта в России в 1998 г., весьма затрудняет употребление этого уже прочно вошедшего в русский язык слова применительно к неэкономическим сферам и системам. Однако дефолт (от англ. default – невыполнение обязанностей и/или обязательств) вполне применим к сложившейся ситуации в здравоохранении.
Конституция Российской Федерации не эвентуально, т.е. при определенных условиях, а безусловно – в ст. 41 ч. 1 гарантирует гражданам бесплатную медицинскую помощь: «Каждый имеет право на охрану здоровья и медицинскую помощь. Медицинская помощь в государственных и муниципальных учреждениях здравоохранения оказывается гражданам бесплатно за счет средств соответствующего бюджета, страховых взносов, других поступлений».
Существовавшие некоторое время тому назад дискуссии относительно этой статьи Конституции РФ и предложения о необходимости ее отмены канули в Лету. Отчасти потому, что на высшем уровне подтверждена приверженность власти к созданию правового, демократического и социально ориентированного государства. И даже в период жесточайшего глобального экономического кризиса государство подтвердило свою принципиальную позицию по этому вопросу: полностью выполнять принятые на себя обязательства перед гражданами в социальной сфере, и особенно в охране здоровья граждан.
Однако во второй половине прошлого века в мире стали бурно развиваться новые медицинские технологии, основанные на новых научных открытиях в самых разных областях, дающие новые возможности диагностики и эффективного лечения ранее нераспознаваемых и неизлечимых заболеваний. Эти технологии требовали все больших государственных расходов. Уже тогда выявилась неспособность государства оказывать всем гражданам бесплатно медицинскую помощь на уровне мировых стандартов с использованием новейших технологий, т.е. в полной мере обеспечивать обязательства, предусмотренные ст. 41 Конституции. Возникал и углублялся своеобразный дефолт в здравоохранении, который долгое время отрицался, но становился все явственнее и для врачей и для пациентов. Благодаря расширению научных контактов, ознакомлению врачей с работой лечебно-профилактических учреждений за рубежом, расширению и доступности медицинской помощи за границей для части наиболее обеспеченных граждан, зарубежной медицинской литературе расширяющаяся технологическая пропасть между системами здравоохранения в России и в ведущих странах Запада становилась все явственнее. Стали очевидны истинные параметры возникшего в здравоохранении нашей страны дефолта: на инвестируемые бюджетом средства российская система здравоохранения уже не могла оказывать бесплатно всем нуждающимся гражданам современную и технологически корректную медицинскую помощь.
Возможно, раньше возникло, но наиболее отчетливо проявилось в 1990-е гг. большое заблуждение в том, что единственное, чего не хватает системе здравоохранения в России, чтобы приостановить отставание от других стран, – это ликвидация ресурсного «голода». Прежде всего, финансового и материальнотехнического. Справедливости ради следует заметить, что так считал и автор этой возможно не бесспорной статьи. Именно тогда начались закупки за рубежом сложнейшей современной ультразвуковой, эндоскопической техники, компьютерных ядерно-магнитно-резонансных томографов, автоматизированного лабораторного оборудования, за которые страна рассчитывалась и валютой и натурой – энергоносителями, сырьем. На каком-то этапе этого беспредельного и не во всех случаях разумного процесса закупок современной зарубежной техники, когда сложнейшее медицинское оборудование, требующее высочайшей квалификации работающих на нем врачей, но еще большей у обслуживающего технического персонала (которого не было), а также расходных материалов и заменяемых частей, стало понятно, что этой мерой не удается обеспечить пропорционального повышения уровня медицинской помощи в целом. В области отдельных видов высокотехнологичной медицинской помощи, безусловно, это дало ощутимые результаты (кардиохирургия, нейрохирургия, эндопротезирование, трансплантология), но в них нуждалось только 2–3 процента всех больных! Более того, значительная часть закупленного оборудования либо совсем не использовалась, либо потребность в нем позволяла использовать его на одну треть или даже только на одну десятую часть от предусмотренных возможностей и производительности.
Вторая часть иллюзии спасительности увеличения ресурсного обеспечения системы здравоохранения состояла в ликвидации недофинансирования. Приоритетный национальный проект «Здоровье», благодаря которому более 80 млрд. руб. ежегодно добавлялось в финансово обескровленную систему здравоохранения, появился позже. Значительно раньше, сразу после суверенного дефолта 1998 г., в систему здравоохранения стали увеличиваться бюджетные инвестиции с ежегодным приростом более 65 млрд. руб. (Рисунок 1).
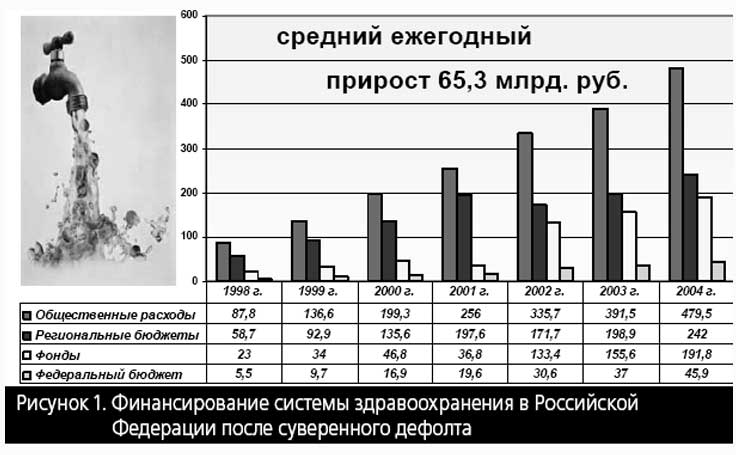
По опубликованным данным, которые весьма приближенно характеризуют истинное положение дел, наряду с таким увеличением государственных инвестиций в систему здравоохранения в этот же период в несколько раз увеличилось поступление средств за легализованную платную медицинскую помощь и медицинские услуги для граждан (Рисунок 2).
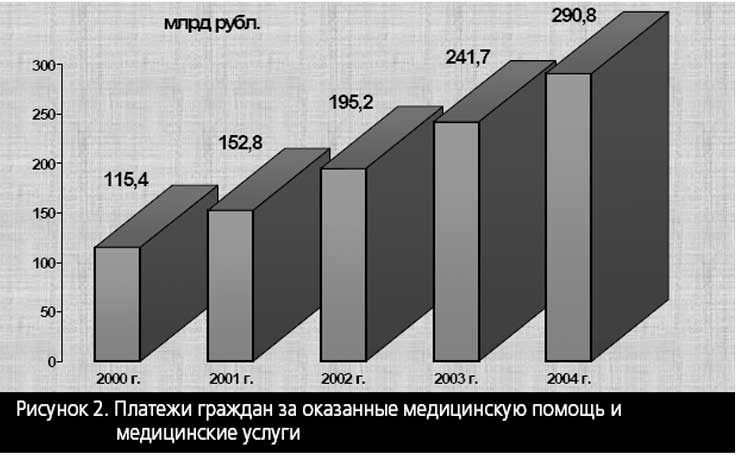
При этом следует иметь в виду, что низкая оплата труда врачей и медицинских сестер в государственном и муниципальном системах здравоохранения обусловила принявшую угрожающий размах и уродливую по своей сути практику непосредственных (криминальных) платежей медицинским работникам и вспомогательному персоналу лечебнопрофилактических учреждений самими пациентами. Размеры этих платежей неизвестны, но по результатам проведенных анонимных социологических исследований – весьма велики.
По показателю оплаты медицинских услуг гражданам Россия заняла место среди беднейших развивающихся стран (Рисунок 3).
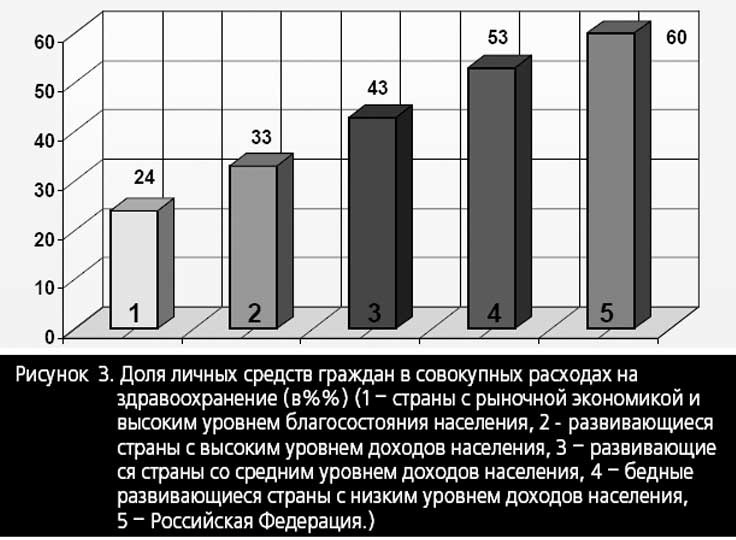
Всем приведенным выше не исчерпываются параметры дефолта в здравоохранении, поскольку в результате ослабления государственного контроля и отсутствия надлежащего правового регулирования на внутреннем фармацевтическом рынке произошли за последние 15–20 лет изменения, весьма далекие от основной цели государства, направленной на укрепление здоровья граждан. Число поставщиков лекарственных средств увеличилось настолько, что стало в десятки и даже сотни раз большим, чем во многих зарубежных странах (больше 2000). Увеличилось число торговых посредников, в ряде случаев до 5–6. Посреднические и торговые аптечные наценки увеличили стоимость лекарств в несколько раз (некоторых препаратов – в десятки раз), что в свою очередь увеличило затраты граждан и для многих категорий обусловило недоступность эффективного лечения.
Платность медицинской помощи, мздоимство в лечебнопрофилактических учреждениях и высокая стоимость лекарств предопределяют возрастание потребности в высокотехнологичной медицинской помощи, высокая стоимость которой делает ее еще менее доступной для граждан и требует еще больших государственных расходов на охрану здоровья.
Легализация платных медицинских услуг в учреждениях государственного и муниципального секторов здравоохранения, по сути, является признанием дефолта в здравоохранении. Но эта мера отнюдь не способствует повышению уровня и доступности медицинской помощи гражданам. Платные медицинские услуги в существенной мере способствуют компенсации дефицитного бюджетного финансирования, позволяют сдерживать отток квалифицированных кадров, улучшать условия оказания медицинской помощи, но не содержат в себе стимулирующих факторов, способствующих повышению ее уровня, поскольку осуществление платной медицинской помощи и услуг ведется на базе государственных и муниципальных учреждений, на приобретенном за государственные средства оборудовании и теми же специалистами, такой же квалификации, которые оказывают бесплатную медицинскую помощь.
Со всей очевидностью подтверждается известное 500-летней давности высказывание Т. Мора: «… где все мерят на деньги, там вряд ли когда-либо возможно правильное и успешное течение государственных дел». ,
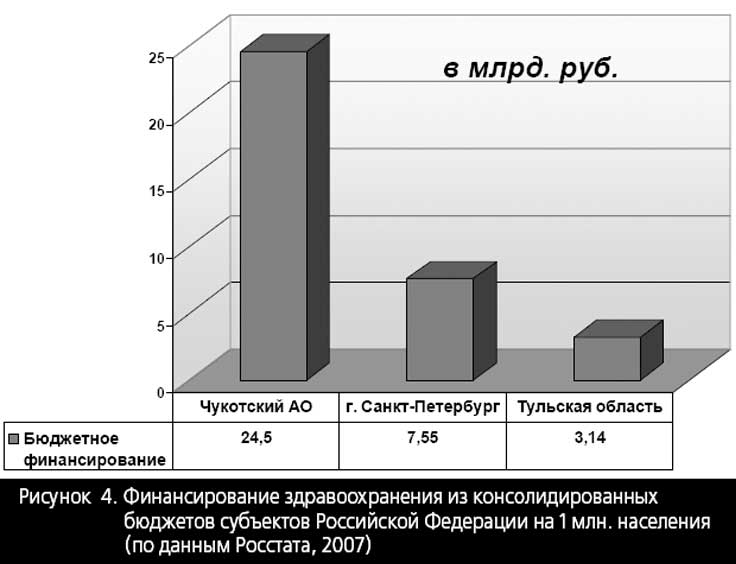
Приведенные на рисунках 4 и 5 данные, безусловно, не контраргумент Т. Мору, но в такой же мере их не следует понимать и как аргумент в пользу прямой и сильной корреляции важнейших показателей здоровья граждан от уровня ресурсного (финансового) обеспечения здравоохранения.
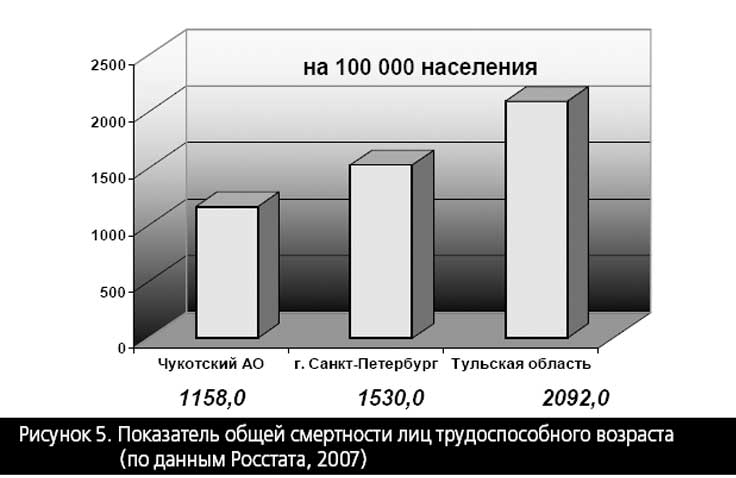
Для того чтобы убедиться в этом достаточно по тем же официальным статистическим данным провести множество других корреляций, которые показывают, что уровень медицинской помощи, к примеру, на Чукотке объективно ниже, чем в Тульской области, а тем более в Санкт-Петербурге.
Принявшие весьма опасный характер формализация и селективное (под концепцию) использование статистических методов в здравоохранении являются частью причин ошибочно избранного вектора модернизации здравоохранения в стране. Тем более что на государственном уровне не определена цель – какую систему здравоохранения предполагается создать в ближайшие годы и в стратегической перспективе в стране. Видимо, этим в большей степени определяется столь затянувшийся по времени период разработки Министерством здравоохранения и социального развития РФ новой Концепции развития здравоохранения на период 2009-2020 гг. И этим же, вероятно, обусловлено отсутствие законодательной базы по развитию частного сектора в здравоохранении и его государственного регулирования, что обеспечивается во всех странах с рыночной экономикой.
Это – центральный вопрос, без решения которого не могут быть определены параметры системы здравоохранения, а потому и не вполне ясны пути модернизации этой сложнейшей системы не на уровне деклараций, а на уровне практических дел.
Стихийное развитие частного сектора здравоохранения и платных медицинских услуг в государственном и несколько в меньших масштабах в муниципальном секторах здравоохранения, если исходить из корректного статистического анализа результативных показателей, не привело к повышению уровня оказываемой гражданам медицинской помощи. Каких-то надежных и научных данных о том, насколько выше уровень медицинской помощи в частном секторе здравоохранения, к сожалению, нет. Два критерия – удобства (безотказность, своевременность, комфортность) и вежливость персонала (отзывчивость), безусловно, важны, но из множества других показателей уровня медицинской помощи они не являются ведущими. Нет данных о том, насколько более современные технологии применяются в организациях частного сектора здравоохранения, насколько выше квалификация врачей и медицинских сестер, работающих в них, насколько выше коэффициент «конечный результат – затраты».
Отсутствие этих данных не позволяет оценить вклад частного сектора здравоохранения в государственную статистику здоровья граждан. В большой мере это связано с тем, что, несмотря на сложную систему обеспечения уровня медицинской помощи, до настоящего времени в самом зачаточном состоянии практически почти не применяется социологический метод в оценке уровня медицинской помощи гражданам, которые каждый сам по себе, а в совокупности в особенности позволяют приблизиться к объективному представлению. В свою очередь, это происходит потому, что на наинижайшем уровне находится информационное обеспечение. Именно поэтому становится возможным в учреждениях государственного, а нередко уже и муниципального здравоохранения, предлагать пациентам оплату видов и объемов медицинской помощи, входящих в программу государственных гарантий ее бесплатного оказания, что порождает не только множество справедливых жалоб граждан, снижает авторитет системы здравоохранения, но и создает искусственно дополнительный повод к оценке гражданами размеров, глубины и необратимости дефолта здравоохранения или, правильнее сказать, медицинского сегмента суверенного дефолта.
Как утверждает Ф. Бэкон в своей не потерявшей актуальности за века книге «Великое восстановление наук», Платон – один из самых талантливых и последовательных учеников Сократа, опираясь на труды своего Учителя, сказал, что для того, чтобы проникнуть в суть сложных вещей, необходимо разложить их до неделимых составляющих и понять их.
Чтобы понять, что происходит сейчас в российском здравоохранении, какими путями следует искать выход из создавшейся ситуации, не подобающей великой Державе, тоже надо дойти до мельчайшей неделимой составляющей системы здравоохранения – ее «молекулы».
Система здравоохранения по сложности, многокомпонентности, многочисленности и разнообразию внутрисистемных связей аллегорически сопоставима с океанической. Из океана можно теоретически убрать все в нем сущее, кроме одного – молекулы воды. При удалении чего-либо океан будет существовать, но только до тех пор, пока не будет разрушена молекула воды – Н2О. Так и в системе здравоохранения можно как угодно изменять соотношение разных компонентов, образующих «колбу», в которой совершают броуновское движение ее «молекулы» – неделимые микросистемы «врач-пациент», система будет существовать. Разрушение силы, удерживающей каждую из этих микросистем в состоянии устойчивого равновесия уровня медицинской помощи, ведет к немедленному разрушению всей системы здравоохранения. Без пациента она теряет смысл своего существования, а без врача не может функционировать, выполнять свое предназначение.
Как это ни странно, но вектором реформирования и модернизации системы здравоохранения избрана «колба», но не пространство, в котором происходит взаимодействие врача и пациента. Отсюда проистекают все трудности и все неудачи, этим обусловлена низкая отдача от небывалого увеличения общественных и государственных затрат на здравоохранение. Их можно увеличивать до бесконечности, но от этого система здравоохранения не станет эффективной.
Использованные источники:
1. Доклад Рабочей группы Президиума Государственного Совета Российской Федерации по вопросу повышения доступности и качества медицинской помощи. Москва, 2005 г.
2. Флек В.О., Дмитриева Е.Д., Арапова И.Г. Расходы граждан на здравоохранение из личных средств. – «Здравоохранение», 2005, №10, с. 29 – 40.
3. Шейман И.М. Возможные стратегии реформирования системы государственных обязательств в здравоохранении. – «Экономика здравоохранения», 2000, №5.
4. Шишкин С.В. Экономический анализ результатов социологического мониторинга расходов населения России на медицинские услуги и лекарства. – «Экономика здравоохранения», 2000, №8, с. 10–15.
5. Шишкин С.В., Богатова Т.В., Потапчук Е.Г. и др. Неформальные платежи за медицинскую помощь в России. В кн.: Независимый экономический анализ. М., 2003, с. 13–23.
6. Schieber G., and Maeda A.A. Curmudgeon’s Guide to Financing healts Care in Developing Countries. In: Innovation In Health Care Financing, Procedings of a World Bank Conference. March 1—11, 1977, P.6.
Статья в журнале "Главный врач: хозяйство и право", №3/2010, стр. 23-26


Обсуждение
В настоящий момент комментариев к данной статье нет.
Вы можете добавить свой комментарий, который будет доступен на сайте после проверки